2024 Autor: Josephine Shorter | [email protected]. Última modificação: 2023-12-16 21:47
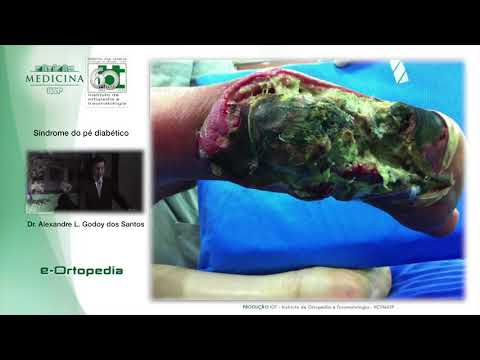
Gangrena da perna com diabetes mellitus

Pacientes que sofrem de diabetes mellitus frequentemente experimentam alterações anatômicas e funcionais negativas em todo o corpo. Isso se deve ao fato de que, em tais pacientes, o metabolismo é perturbado e ocorre falta de oxigênio dos tecidos moles devido à deterioração da circulação sanguínea. A falta de nutrição nas áreas dos membros leva à sua degradação e morte, formando-se gangrena. E como as pernas estão mais estressadas, elas sofrem com mais frequência.
Distúrbios da microcirculação e trofismo vascular das extremidades inferiores não ocorrem imediatamente, eles se desenvolvem 15-20 anos após o início da doença. Gangrena das pernas aparece em cerca de 10% dos pacientes com diabetes mellitus, outros 40-50% dos pacientes têm pré-requisitos para a ocorrência de alterações necróticas, mas podem ser evitadas com terapia e prevenção adequadas.
A insidiosidade desse tipo de gangrena é que o paciente pode não perceber os primeiros estágios da doença devido à diminuição da sensibilidade dos tecidos. Quando as alterações patológicas se tornam aparentes, na maioria dos casos já é difícil restaurar completamente as funções anteriores do membro. Em seguida, surge a questão da amputação de uma parte do membro para salvar a vida do paciente, mas muitas vezes a morte não pode ser evitada nem mesmo por métodos cirúrgicos.
Conteúdo:
- Como surge a gangrena diabética das extremidades?
- Formas de gangrena de membros e seus sintomas
- Diagnóstico de gangrena de membro
- Métodos de tratamento de gangrena
- Como prevenir o desenvolvimento de gangrena no diabetes mellitus?
Como surge a gangrena diabética das extremidades?

A síndrome da gangrena diabética resulta de um complexo de fatores:
- Angiopatia - alterações nos vasos sanguíneos devido a hiperglicemia de longo prazo (açúcar no sangue elevado), expressa na diminuição da elasticidade dos vasos sanguíneos e patência prejudicada, bem como no aumento da viscosidade sanguínea;
- Neuropatia - alterações nos nervos periféricos, levando à inervação prejudicada, perda da sensibilidade do tecido;
- Infecção - a introdução de microflora patogênica (clostrídios, estafilococos, estreptococos, colibactérias) em feridas e úlceras na pele dos membros.
Devido a uma violação do metabolismo das proteínas, a mobilidade das articulações diminui, os ossos das extremidades inferiores são deformados. Essas mudanças levam ao aumento do estresse no pé. Pelo fato da defesa natural do corpo na forma de imunidade local estar reduzida ou totalmente ausente, qualquer microtrauma (hematoma, abrasão, abrasão, rachadura, corte) leva ao aparecimento de úlceras que não cicatrizam. A adesão da infecção promove a necrose do tecido, a propagação do processo para músculos, ossos, ligamentos, tecido adiposo subcutâneo.
Fatores que aumentam o risco de gangrena em pacientes com diabetes mellitus:
- Hipertensão, doença isquêmica, história de aterosclerose;
- Abuso de álcool, tabagismo;
- Danos aos tecidos dos pés - unha encravada, fungos nos pés e nas unhas, calosidades, calcanhares rachados;
- Não cumprimento de higiene básica para os cuidados com os pés;
- Sapatos ajustados incorretamente;
- Queimaduras e ulcerações;
- Endarterite obliterante, que causa coágulos sanguíneos;
- Escaras surgindo em pacientes acamados.
A diminuição da imunidade geral e o excesso de peso aumentam as chances de um paciente diabético desenvolver gangrena.
Formas de gangrena de membros e seus sintomas

No estágio inicial do processo patológico, é muito difícil determinar o desenvolvimento da gangrena. Existem formas isquêmicas, neuropáticas e mistas da doença, cada uma com seus próprios sintomas. No início da doença não há úlceras, mas há deformações da epiderme em forma de calos, ceratose e outros danos.
Estágios de desenvolvimento da gangrena:
- Úlceras superficiais aparecem na pele.
- As úlceras profundas capturam não só a pele, mas também músculos, tendões, tecido subcutâneo, sem atingir os ossos.
- Úlceras profundas invadem os ossos.
- A gangrena ocupa uma área limitada.
- A gangrena ocupa uma vasta área.
No cerne da gangrena isquêmica estão os danos aos vasos sanguíneos que causam má circulação. A forma neuropática surge de danos ao aparelho nervoso.
Sintomas da forma isquêmica da doença:
- Dor nas pernas ao caminhar (no início da doença, o paciente pode passar até 1 km antes do início da dor, no segundo estágio - até 200 m, em 3 estágios - menos de 200 m ou em repouso, em 4 estágios há necrose dos dedos);
- Edema persistente nas pernas;
- Claudicação intermitente;
- Falta de pulsação nas artérias;
- A pele da perna afetada é pálida e fria, com áreas de hiperpigmentação;
- Úlceras com fundo preto aparecem no local do dano.
Como a necrose seca aparece na forma isquêmica, o exsudato não é liberado. No futuro, as áreas afetadas secam, "mumificam" e podem até cair espontaneamente.
Se uma infecção ocorre, o processo inflamatório se desenvolve rapidamente, causando edema e dor intensa. Quase não há limites entre as áreas gangrenadas e saudáveis. Essa complicação leva rapidamente à sepse e, em muitos casos, à morte.
Sintomas da forma neuropática de gangrena no diabetes mellitus:
- Sensação de queimação nos pés, sensação de "calafrios" de corrida, dor leve nas pernas à noite, típica na fase inicial da doença;
- A pele é quente e seca e aparecem manchas escuras;
- As unhas estão engrossadas;
- A sensibilidade térmica, tátil e à dor é reduzida;
- As bordas das úlceras que aparecem são inchadas e hiperêmicas;
- O líquido intersticial se acumula sob a pele;
- A pulsação nas artérias é preservada;
- Os dedos dos pés ficam em forma de gancho, as cabeças dos ossos se projetam;
- As articulações das pernas incham e ficam deformadas.
Nos estágios posteriores do desenvolvimento da doença, surge uma dor intensa, um cheiro de decomposição aparece, a temperatura aumenta e a pressão arterial cai. A dor não é aliviada nem mesmo com os analgésicos mais potentes, há convulsões, tremores de membros, delírio.
Diagnóstico de gangrena de membro

A detecção oportuna de alterações na pele do pé é muito importante. Para isso, o paciente com diabetes deve realizar regularmente o autoexame das extremidades. Além de um endocrinologista, você precisa se submeter a exames preventivos com um cirurgião vascular, ortopedista. O médico examina os membros, avalia seus reflexos, sensibilidade ao toque, efeitos da temperatura, vibração.
Testes laboratoriais no diagnóstico de gangrena:
- Estudo dos níveis de glicose e hemoglobina no sangue;
- Teste de sangue para níveis de colesterol e lipoproteínas;
- Análise da urina para o conteúdo de açúcar e corpos cetônicos;
- Inoculação bacteriana da secreção da úlcera na microflora.
Métodos de diagnóstico instrumental:
- USDG dos vasos das pernas;
- Angiografia com contraste de raios-X;
- Raio X do pé;
- Ultra-som com densitometria;
- Arteriografia periférica por TC.
Métodos de tratamento de gangrena

As principais direções da terapia para o processo gangrenoso das extremidades inferiores:
- Reduzindo o açúcar no sangue, ajustando a dosagem de insulina;
- Tratamento anti-séptico de feridas com drogas antibacterianas;
- Terapia medicamentosa sistêmica;
- Descarregando a perna afetada - usando muletas, maca, sapatos especiais e palmilhas;
- Redução da pressão arterial com diuréticos, antagonistas do cálcio, inibidores da ECA, beta-bloqueadores.
Medicamentos de terapia sistêmica:
- Melhorar a circulação sanguínea - Trental, Actovegin, Reopligluken, Vasaprostan;
- Dissolução de coágulos sanguíneos - Heparina;
- Alívio de espasmos - Drotaverina, Papaverina;
- Melhorar a imunidade - complexos multivitamínicos.
A rápida disseminação da infecção, a falta de efeito do tratamento conservador é um motivo para intervenção cirúrgica.
Para isso, não se utiliza apenas a amputação, existem outros métodos no arsenal da cirurgia vascular moderna e geral:
- Stent de artéria periférica;
- Dilatação endovascular;
- Arterialização das veias do pé;
- Autodermoplastia para fechamento de grande área da ferida;
- Drenagem de abscessos emergentes;
- Tromboembolectomia.
Paralelamente, são realizados antibióticos, tratamento com antiinflamatórios hormonais e diuréticos. A medida radical - remoção dos dedos dos pés, pés ou canelas - é usada como último recurso. Essa necessidade surge em 12-25% dos casos nas fases posteriores da doença.
Como prevenir o desenvolvimento de gangrena no diabetes mellitus?
Para prevenir o aparecimento de feridas ou úlceras nas pernas, é importante cuidar bem dos pés, evitar machucá-los, usar calçados de alta qualidade, palmilhas ortopédicas. O paciente deve definitivamente controlar os níveis de glicose, seguir uma dieta e usar medicamentos regularmente.
Meias e collants devem conter uma quantidade mínima de materiais sintéticos. Em climas quentes, os sapatos são regularmente lavados, secos e trocados. Os pés são frequentemente lavados em água fria e examinados para microtrauma e rachaduras entre os dedos.
No caso do diabetes mellitus, é importante estar atento à sua saúde, observar medidas preventivas.

O autor do artigo: Volkov Dmitry Sergeevich | c. m. n. cirurgião, flebologista
Educação: Universidade Estadual de Medicina e Odontologia de Moscou (1996). Em 2003, ele recebeu um diploma do Centro Médico Científico e Educacional da Administração Presidencial da Federação Russa.
Recomendado:
Tratamento Da Gangrena Com Remédios E Métodos Populares

Tratamento da gangrena com remédios popularesA gangrena é uma patologia cirúrgica muito complexa com um resultado imprevisível. Seu tratamento exige muito esforço e tempo, embora com imunidade reduzida, mesmo os medicamentos mais modernos não garantem um resultado positivo. As re
Dor Nas Pernas No Diabetes Mellitus - Sinais, Causas E Complicações Da Dor Nas Pernas No Diabetes Mellitus

Dor nas pernas com diabetesSinais, causas e complicações da dor nas pernas no diabetesA diabetes é uma doença muito perigosa e muitas vezes pode causar complicações graves nas pernas. Aproximadamente 25-35% das pessoas com diabetes desenvolvem problemas nos pés durante a vida. A prob
A Dor Lombar Irradia Para A Perna

A dor lombar irradia para a pernaA dor nas costas com irradiação para a perna é uma manifestação típica da lombociatalgia. Esta doença é muito grave e vem acompanhada de consequências graves, por isso não é recomendado iniciá-la e automedicar-se. Sem o curso
Hidropisia Na Perna - O Que Fazer? Causas E Tratamento

Hidropisia na perna - o que fazer?Esse termo oculta um sintoma de várias doenças, que se expressa no acúmulo excessivo de líquido nos tecidos das extremidades inferiores. Consultar um médico com hidropisia nas pernas é um motivo para examinar o sistema cardiovascular e urinário. A hidr
Edema - Tratamento De Edema De Perna Com Remédios E Métodos Populares

Tratamento de edema com remédios popularesConteúdo:Tratamento de edema de pernaRemédio popular para inchaço das pernas, rosto e pálpebrasLivrar-se do edema com salmouraTratamento de edema com folhas de bétulaTratamento de edema de pernaDespeje água fria em um balde e adicione um saco de sal-gema a ele. Depois